Puede recoger esta enfermedad en cualquier lugar, pero hay una serie de factores que contribuyen a la apariencia y el desarrollo de la onicomicosis.
Las razones para el desarrollo del hongo
Paul: Se demuestra que el hongo del género Candida of Women se encuentra tres veces más a menudo que en los hombres. Los hombres son más susceptibles a la infección con otras variedades de hongos.
Edad: la mayoría de las personas con más de treinta años sufren de hongos en las uñas. La enfermedad se aferra a los niños con mucha menos frecuencia. Los médicos afirman que esto se debe al rápido crecimiento de la placa de la uña en los niños y una inmunidad mejorada.
La condición del cuerpo: enfermedades endocrinas, venas varicosas, insuficiencia cardíaca, enfermedad de la sangre, disbiosis: en presencia de tales enfermedades, el riesgo de infección con un hongo aumenta. Otro factor de riesgo es un largo período de tomar antibióticos.
Lesiones en las uñas: incluso la menor lesión, por ejemplo, con pedicura, puede provocar infección con onicomicosis.
No cumplir con la higiene: por ejemplo, vas descalzo en las saunas, un alma en un lugar público en un piso mojado, usa la toalla de otra persona o califica las botas de otras personas. Hongo de pies: una enfermedad transmitida en contacto es suficiente por un toque accidental para infectarse.
Profesión: las personas que se ven obligadas a caminar con zapatos cerrados cerrados (por ejemplo, atletas, militares, mineros) están sujetas al hongo. En la zona de riesgo, las personas cuyo trabajo implica un contacto prolongado con el agua, así como los productos de limpieza agresivos, porque suavizan la placa de uñas. El hongo también se llama una "enfermedad de la civilización": las personas que viven en grandes ciudades tienen más probabilidades de sufrir.
Características individuales del cuerpo: en la zona de riesgo, las personas que sufren de una mayor sudoración de las piernas. Las víctimas de la onykhomicosis son personas con una forma anatómica especial del pie con espacios estrechos entre los dedos.
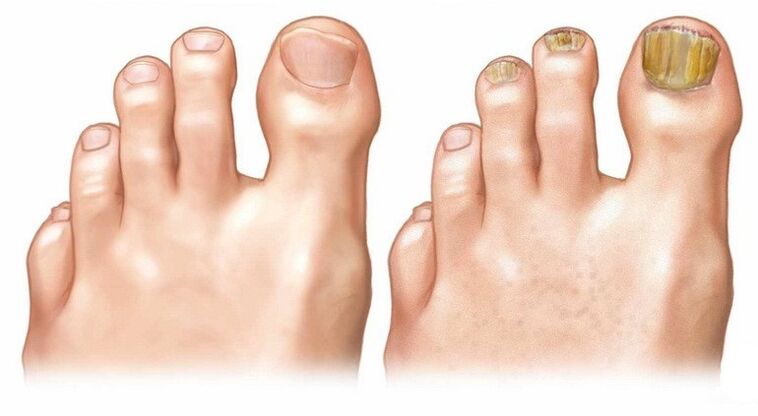
Síntomas y signos del hongo
La piel del hongo es más susceptible a las placas de uñas en los dedos de los pies, y no en los dedos. Manifestaciones clínicas generales:
La placa de la uña ha cambiado de color y forma;
La uña se deforma, se desmorona, y se destruye;
La capa tacañosa de la piel debajo de la uña crece;
La piel de su dedo se está pelando, te sientes picazón severa.
Los médicos distinguen tres etapas principales del hongo: atróficos, normotróficos e hipertróficos. Cada una de estas formas tiene sus propios síntomas. La enfermedad puede fluir de una forma a otra, y en casos avanzados, el hongo se ve igual.
Forma normotrófica: solo el tono de la uña cambia, mientras se conserva su estructura. Se producen manchas y rayas blancas, que se fusionan y llenan gradualmente toda el área del plato.
Forma hipertrófica: además de cambiar de color, se observa un engrosamiento de la uña, su encescado y estratificación, la placa pierde su brillo.
Forma atrófica: la uña está completamente destruida, la zona de su crecimiento muere, la placa ya no puede permanecer en el lecho del uñas, lo que puede provocar una pérdida aleatoria o traumática de la uña.
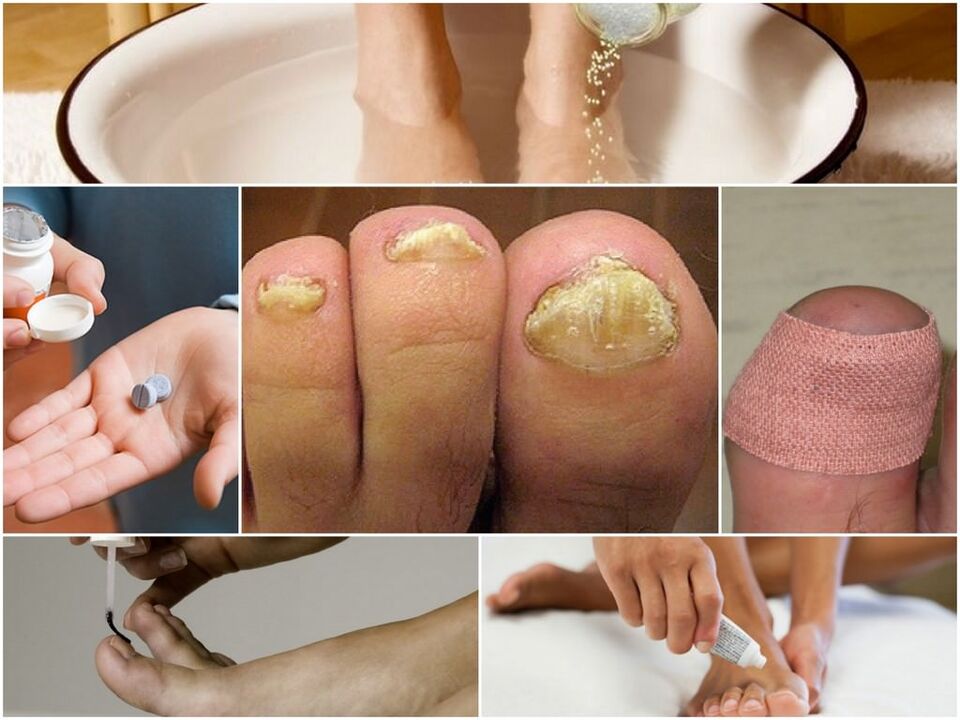
Tratamiento de hongos
Las uñas afectadas por la onicomicosis deben tratarse. Además, un hongo para principiantes es mejor tratado, no descuidado. Es muy importante cumplir con las reglas de higiene y participar en la prevención de la enfermedad.
Los médicos creen que es más efectivo tratar en los poros fríos del año, a saber, en otoño e invierno. Los métodos de tratamiento dependen del grado de negligencia del caso y de la etapa de la onicomicosis.
El método quirúrgico se usa en una etapa avanzada. Este método implica la eliminación completa de la placa de uñas. Pero con el desarrollo de la tecnología en la esfera médica, fue reemplazado por un tratamiento láser no quirúrgico: un haz láser afecta selectivamente una placa de uñas dolorido. El hongo del hongo se destruye bajo la influencia de temperaturas críticas para él (efecto de termalización). Según los estudios, este método es efectivo en el 96-100% de los casos (incluso los más avanzados). Además, dicho tratamiento estimula el crecimiento de una uña sana y no daña los tejidos circundantes. El paciente después del procedimiento no necesita el período de recuperación, y puede volver inmediatamente al estilo de vida ordinario. El método láser se puede recurrir en cualquier etapa de la enfermedad.
La intervención láser tiene contraindicaciones: embarazo, enfermedades oncológicas, enfermedades crónicas en la etapa de descompensación, epilepsia, una tendencia de la piel a la formación de cicatrices queloides.
El tratamiento con medicamentos implica tomar cápsulas y tabletas antifúngicas, así como el uso de medios para el tratamiento local de la onicomicosis en forma de ungüentos, polvo, geles, barnices, etc. Al comienzo del tratamiento, tanto con la ayuda de un láser como con las preparaciones locales, el paciente se envía a la podiatros, que lo hará hardware manicular. Esto es necesario para que la placa de uña sea más delgada y eliminar los tejidos afectados en el pulgar u otros dedos.
Los médicos no aconsejan usar varios barnices a la vez; esto no aumenta, pero por el contrario reduce la efectividad del tratamiento del hongo. El barniz debe lavarse cada semana con cualquier eliminación de barniz ordinaria y cubrir la placa con una nueva capa.
Para mejorar el efecto del tratamiento, puede hacer baños y aplicaciones especiales un par de veces al día durante varias semanas. Por ejemplo, con aceite de árbol de té, ungüento con propóleos y solución de vinagre. Los zapatos de prevención deben tratarse con un desodorante especial, que incluye uno o más componentes: una serie, propóleos, decocción de roble, celabsina.
A menudo, los médicos recetan un tratamiento complejo de la onicomicosis, es decir, el uso de varios métodos: por ejemplo, tomar medicamentos y recubrimiento de placas de uñas con barniz. No olvide tratar las uñas adyacentes con ungüento y barniz, porque el hongo, muy probablemente, se cambió a ellas, aún no había tenido tiempo de manifestarse.
Los medicamentos locales antifúngicos deben cumplir con los siguientes criterios:
Al elegir una pomada u otro medicamento para el tratamiento de un hongo, debe someterse a un examen y obtener una consulta por parte de un médico-micólogo.
Prevención
Es importante comprender que incluso después del tratamiento efectivo del hongo, siempre existe el riesgo de infectarse nuevamente. Por lo tanto, es muy importante seguir la higiene personal y participar en la prevención.
No olvide hacer pedicura en casa o hardware en Podiatry y someterse a una inspección regular.
No use zapatos con calambres, no respirando de materiales sintéticos. Especialmente si estaba mojada y no tuvo tiempo para secarse. En general, el secado correcto de los zapatos es muy importante tanto en la prevención como en el tratamiento del hongo. El mejor método es el uso de zapatos de secado ultravioleta antifúngico. El secador no solo elimina rápidamente la humedad (que es un ambiente fructífero para las infecciones por hongos), sino que también afecta directamente a los microorganismos fúngicos, suprimiendo directamente su actividad vital.
Siempre use sus zapatos personales en la piscina, el salón, el baño y otros lugares públicos. No vayas descalzo allí. Después de visitar tales lugares, habiendo vuelto a casa, duche con jabón antibactericida.
Lave sus piernas diariamente y cambie calcetines o medias. Use zapatos de desodorización especiales para zapatos, así como para la piel de las piernas.

Necesita monitorear su nutrición. Excluir o reducir el consumo de dichos productos: azúcar, confitería, alcohol, alimentos de la harina refinada. Coma más verduras frescas y más sáveras (zanahorias, repollo, papa, pimienta, calabacín). Beba kéfir, leche acidofílica, coma requesón y queso. La dieta debe estar equilibrada y contener proteínas, grasas saludables, carbohidratos, así como elementos de fibra y traza.
























